根管治療とは
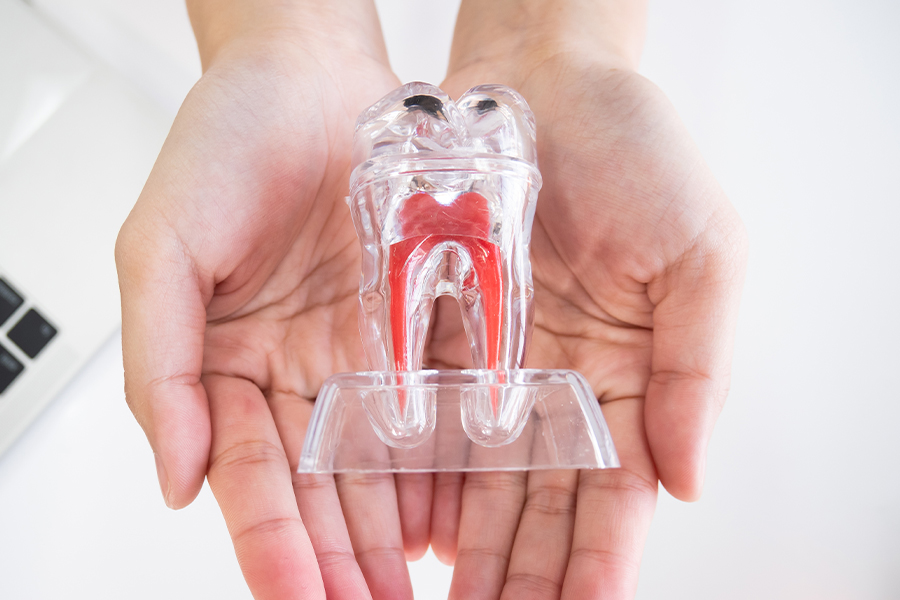
根管治療が必要な症状
細菌が歯の内部まで進行し、歯髄(歯の神経)まで至ってしまった場合に痛みや腫れ等の症状が出ます。その際は、根管治療が必要になります。痛みは一般的には激しいことが多いですが、軽度の痛みや、神経が死んでいることに気づかないケース等もあるので、痛みがないので大丈夫、ということにはなりません。
また、細菌が神経を感染させた後に膿が歯の根の先端から出ますが、それにより歯茎が腫れたり歯が揺れることで咬合時の痛みなどの症状が出ることがあります。歯茎にニキビのようなものができてしまっている場合は、膿が大きくなり歯茎の方まで突き破ってきてしまっているケースなので、抜歯にならないよう早期に根管治療が必要になります。
根管治療の具体的な治療
歯の最も内側にある神経の部屋をお掃除する治療です。神経が入っていた部屋に細菌が感染すると、どこまで細菌が進行してしまっているか把握するのが難しいため、神経そのものを全部取り、神経が入っていた部屋全体を消毒・殺菌します。神経の部屋全体を綺麗にし(根の先端に膿があればその膿も排出し)、清潔にした上でその神経の入っていた部屋を人工的な素材で補強します。補強する材料そのものにも殺菌効果や消毒効果のようなものはあるため、その神経の部屋に材料を充填したのちも、持続的にその効果を発揮し続けてくれ、膿などの再発を防ぐことができます。
歯を残すにあたっての根管治療の
重要性
根管治療を精密に・清潔に行うことで細菌活動の再発を防ぐことが重要です。再発がなるべく防げる根管治療は治療後の歯の状態に大きく影響するので重要ですし、再発が少ない歯=長持ちしてくれる歯ということにもなるので、「歯を残す」という目的で根管治療をするのであれば、なるべく長持ちするような精度の高い根管治療が重要になるわけです。
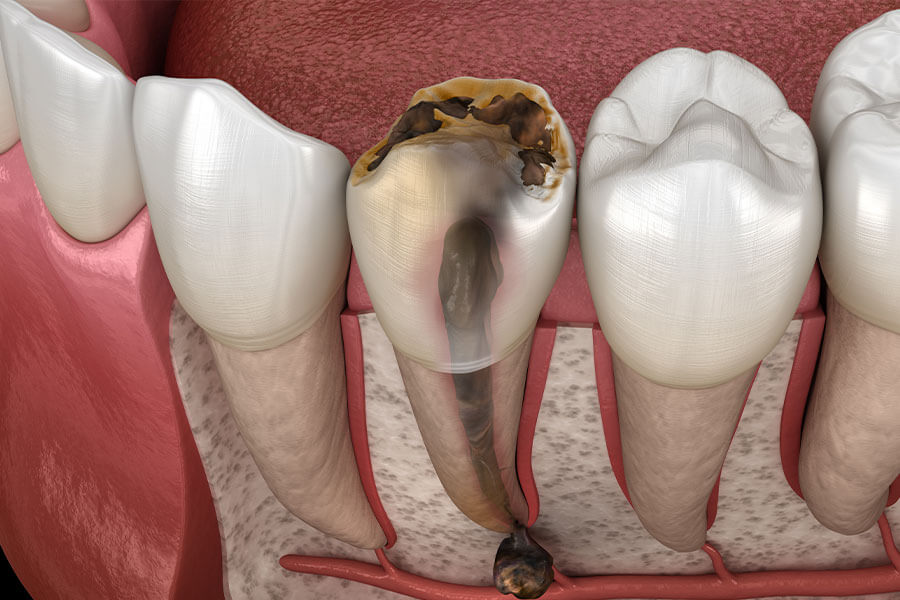
きちんと根管治療をしなかった
場合の例
例えばラバーダムを使わないケースでは、感染源を取り除くはずの治療なのに、唾液などからまた再感染するチャンスを与えてしまうため、痛みや腫れなどの再発のリスクが高くなります。肉眼で処置することは、手探りで直感的に処置をせざるを得ないがゆえに、根管治療が不十分になりがちです。(神経や汚れの取り残し、ガッタパーチャ等の再感染を起こした根管充填剤の取り残し)
なるべく治療予後のいい治療をするようであればマイクロスコープなどを用いて神経の部屋の中を今一度細かく精査し、取り残しのある汚れや神経を清掃し、消毒、最終的な詰め物等をする必要性があります。マイクロスコープを使った根管治療をする病院は多くはなく、マイクロスコープを使ったとしても治療の成功率は100%ではないですが、肉眼ですと可及的に治療をすることになるため、どうしても再発などが起きてしまう確率が高いです。当院ではなるべく1度治療した歯は2度と治療しなくていいよう努めさせていただきます。
①清潔・精密な根管治療を施しても症状が改善しない
②マイクロスコープ・肉眼にて歯の大きな亀裂が確認できる
こういったケースでは処置をしても感染の拡大を止められず、他の歯や歯周組織に対して悪影響を及ぼすため、抜歯が推奨されます。
歯の神経がない状態でも痛みを
感じる理由

まず、歯の中の神経と、例えば咬んだりする時に使う神経は違います。根管治療において除去する神経は歯の中の神経であって、咬んだりする時に使う神経や歯を支える歯根膜などに分布している神経とは別なので、歯の根の中で細菌が繁殖し、このような場所に細菌が及ぶと痛みを感じてしまいます。
また、もう一つのわかりやすいパターンとしては根管治療をしたつもりでも根の中に神経が少し残ってしまっているケースがあります。このようにしぶとく残ってしまっている神経が、鈍い痛みや重たい痛みを引き起こすことがあります。
抜歯をお勧めするケース
肉眼やレントゲンで明らかに亀裂が確認できるケースや残った歯が極端に少ないケースなどは、残してもその後の被せ物などが長持ちせず、時間と費用が無駄になってしまうため抜歯を推奨いたします。
当医院の根管治療
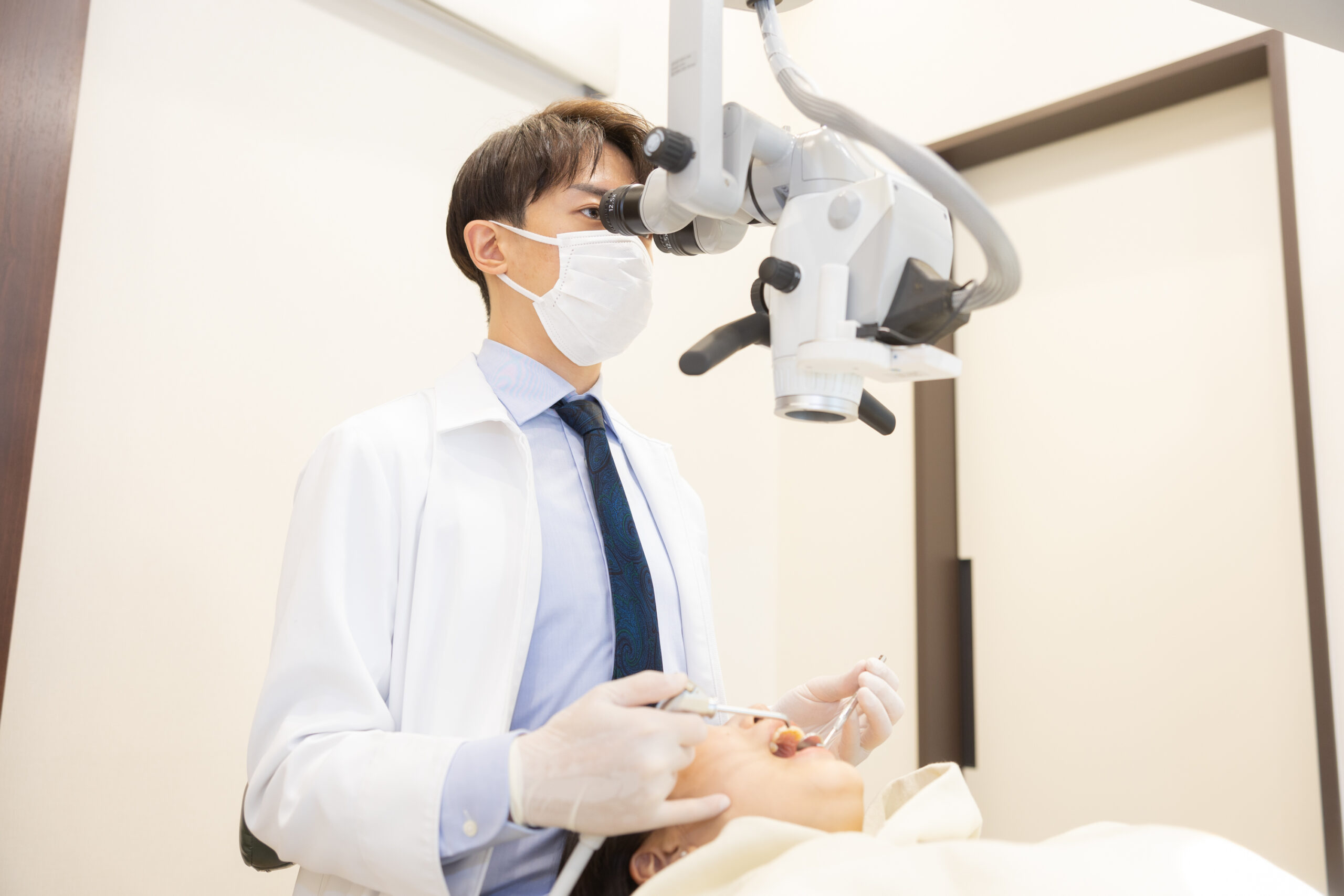
歯の神経が残っている場合の
治療方法
「抜髄」という治療法になります。その字のごとく、神経(歯髄)を抜く処置になります。神経を抜くというワードは怖く感じてしまうかもしれませんが、僕たち歯科医師にとっては珍しい話ではありません。
神経を除去し、神経の部屋を全体的にお掃除し、消毒薬を中に入れ、一度治療を終了します。次に来院していただいた時、消毒薬の効果や痛みの経過などお伺いして、早ければ2回目の来院で最終的なお薬を詰めることができます。症状や経過次第では回数が前後することはございますが、基本的にこの根菅治療という領域においては長引けば長引くほど感染リスクが上がるので、僕たちも早く治療が完了するようにしたいと思うところです。
歯の神経が残っていない場合の
治療方法
「感染根管治療」という治療法になります。この治療法は、
①一度根管治療をした歯の再発例
②根管治療はしたことがないが、神経が知らない間に死んでしまった例(厳密に言うとまだ歯の中に神経はいますが、壊死している状態です)
などで行う方法で、「抜髄」と違って大事なのは、このようなケースだと神経の入ってた部屋の壁の部分にまで細菌が侵入してしまっていることが多いため、結果的に中をお掃除する範囲が広がる=歯を削ったり失う部分が増えると言うところです。抜髄では、神経そのもののみが細菌に感染しているのでそれだけを取ればいいが感染根管治療では、神経と、その部屋の壁も感染しているため広範囲にお掃除をしなければならないといったようなニュアンスです。治療方法は抜髄とほとんど同じですが、消毒やお掃除をしなければならない範囲が広いため、抜髄よりも回数がかかることが多いです。ですが、スムーズに行けば最短2回で終わることもあります。
痛みを感じなくする処置・配慮

なにもしないで根管治療をすれば、もちろん残った神経が反応したり圧力が加わることなどで痛みを感じることはあります。当院ではまず患者様のご希望を伺って、望まれるようであれば局所麻酔をいたします。患者様によって希望される・されないケースがあるかとは思いますので、ご相談いただければと思います。また、局所麻酔をする際もまず塗る麻酔をしっかりとさせていただいた上で麻酔針を刺入しますので「痛みをほとんど感じず麻酔が終わっていた」となるよう、心がけます。
治療期間
- 抜髄:最短1〜2回
- 感染根管治療:最短2〜3回
根管治療が終わるまでは、消毒薬を入れた後、一時的に仮の蓋などですごしていただかなければなりません。この仮蓋は歯にぴったりと接着しているわけではないため、時間が経つとすり減ってしまったりすることで隙間からまた細菌が感染してしまいます。歯の中の細菌をなるべく少なくし、再発を防ごうとすることが根管治療の目的なので、長く時間を置きすぎてしまうと細菌が入っていくことでその目的が達成されなくなりますし、中に入れる消毒薬も交換しなければ効果が薄れてくるので定期的に通院していただく必要性があります。
治療で使用する機器
-
マイクロスコープ
当院に設置されているマイクロスコープは世界基準でシェアが最も多いカールツァイス社の最新機器で、高解像度・ハイコントラストで鮮明に歯を診ることができます。また、肉眼の20倍以上の倍率で術野を拡大することができるものなので歯科のような繊細で精密な処置を行わなければならない分野においては大活躍してくれます。
歯の内部含めた詳細を拡大して確認できるため「感染源の除去」が細かく行えるのと「緊密で清潔な根管充填」ができるようになります。これにより再発が極限に防げ、将来的に抜歯につながる可能性を下げることができます。例えばもし「根管治療をしている歯の被せ物を白く変えたい」などの要望がある患者様であれば、根管治療の精度の良し悪しで、未来の再治療の可能性が変わります。精度が高い根管治療を行えば再発するリスクが下がることでもう一度被せ物と根っこの治療をやりかえなければならないという可能性が大幅に下がるので、費用面でも無駄な出費がなくなります。

-
歯科用CT
歯を3次元的に確認できるので、肉眼で確認できない部分である細かく枝分かれしている根管を精査したり、直接目で見つけるのは難しい根管を発見することで治療の助けになったりします。2次元では確認できない部位はたくさんありますので、立体で歯を捉えるのが治療計画を立てる上で重要になります。病巣の大きさ等もある程度把握することができるので、処置の有意性をはかることもできます。

-
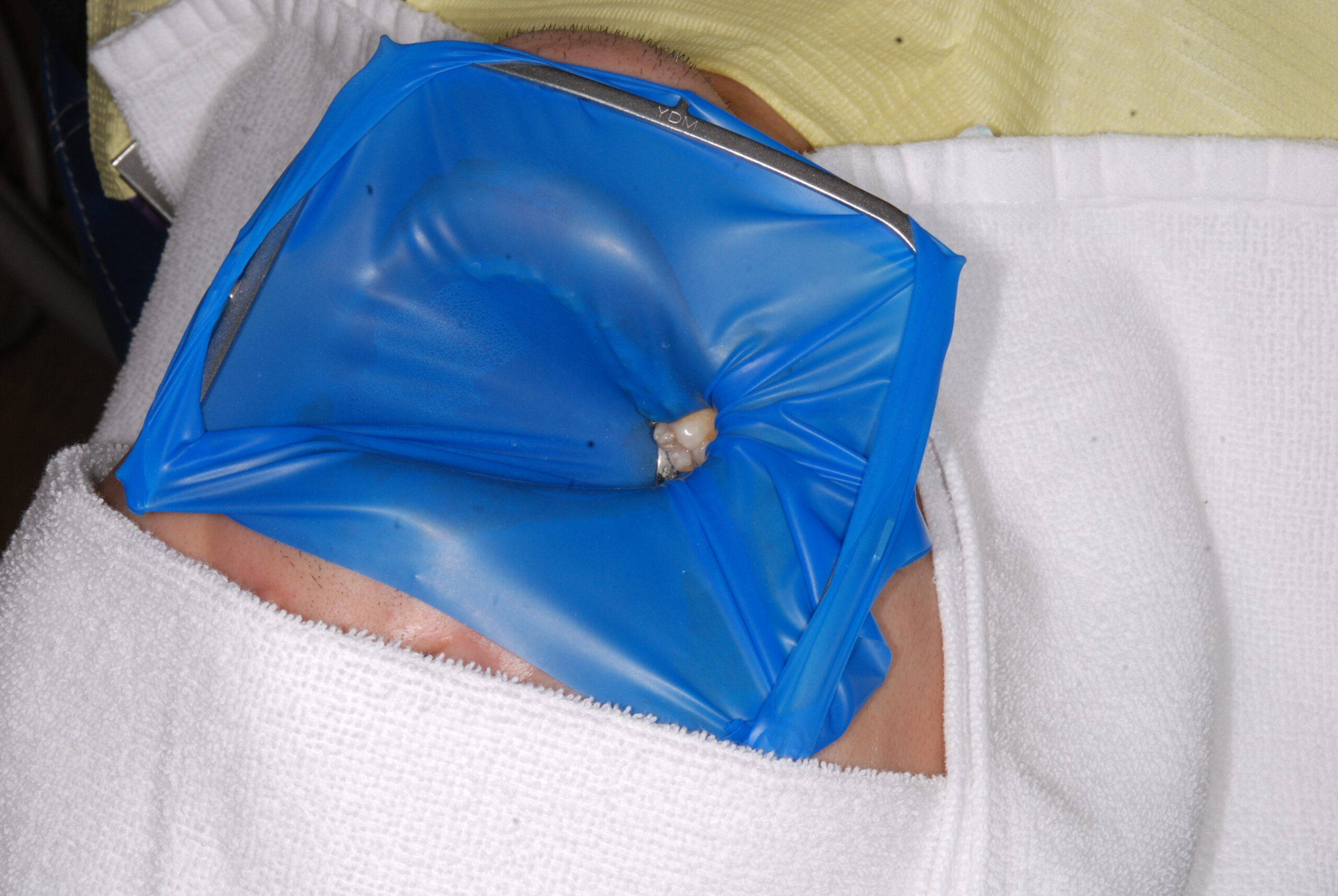
ラバーダム
根管治療をはじめとした歯科治療全般を清潔に行うためのゴムのマスク・カバーです。これがあることで術野は清潔が保たれ、水分からの隔離ができます。すこし苦しいかもしれませんが、特に根管治療のような歯科治療を行う上ではマストなものになります。
唾液には細菌が混じっていますし、呼気は水分を含んでいます。歯科で使う材料は、清潔でなければなりませんし、水分があると歯と接着するのが難しくなります。なので、ラバーダムを用いて歯を周りから独立させ、ピンポイントで処置を行なっていくことは治療の成功率をあげる上で重要です。
他院で「抜歯」と診断された場合でも、歯を残すことが可能な場合も十分あり得ます。診断を下すには、正しい検査をする必要性があります。正しい検査は、その機材が揃っている施設でなければできないので、施設の揃えている機材の差によっては診断が違うこともあるかとは思います。ドクターによって信じている医学的根拠や、持っている治療の手札は違いますので、ご提案できる内容にも差が出るかとは思います。どの治療法があなたにとってベストかは、セカンドオピニオンをしっかりと吟味した上で選択されるのが良いと思います。
抜歯と診断されても、諦めずに一度ご相談ください。